Diagnostyka kardiologiczna, nazywana również kardiologią nieinwazyjną jest niezwykle istotną podspecjalnością kardiologii. Opiera się na wykorzystywaniu technik diagnostycznych i dostarczaniu informacji o układzie sercowo-naczyniowym, pomijając bezpośrednią ingerencję w struktury ciała ludzkiego.
Wśród najczęściej stosowanych metod do diagnostyki kardiologicznej wyróżnia się badania takie jak:
- EKG spoczynkowe
- EKG wysyłkowe
- EKG Holter
- EKG Holter ciśnieniowe
- Echokardiografia
- Echo serca
- Scyntygrafia serca
Zarezerwuj teraz on-line termin badania kardiologicznego
EKG SPOCZYNKOWE
EKG spoczynkowe jest badaniem nieinwazyjnym polegającym na zapisie zmian napięć elektrycznych, powstających w mięśniu sercowym. Zapis ma postać krzywej, zwanej elektrokardiogramem. Prądy czynnościowe serca mogą być rejestrowane przez elektrokardiograf w różnych standaryzowanych punktach ciała za pomocą elektrod.
EKG spoczynkowe jest podstawowym badaniem w diagnostyce kardiologicznej i jest niezbędne do wykrycia zaburzeń rytmu serca, niedokrwienia mięśnia sercowego oraz oceny stanów pozawałowych, jak również lokalizacji zawałów i ich rozległości. Ocena badania wymaga dużej ostrożności i doświadczenia, gdyż zdarza się uzyskać patologiczne elektrokardiogramy u osób zdrowych, co często jest wynikiem okresowych stanów emocjonalnych (jak np. stres przed egzaminem czy mobilizacja przed zawodami sportowymi). Dużą wartość diagnostyczną ma porównanie kilku kolejnych badań EKG, co ułatwia ocenę elektrokardiogramu. EKG spoczynkowe wykonasz w gabinetach zabiegowych ETER-MED, we wszystkich placówkach.
PRÓBA WYSIŁKOWA (EKG wysiłkowe)
TEORETYCZNE I TECHNICZNE PODSTAWY BADANIA Test wysiłkowy (tzw. próba wysiłkowa lub EKG wysiłkowe) oparty jest na prostej zależności zmieniającego się zapisu elektrokardiograficznego od wzrastającego wysiłku fizycznego zarówno w warunkach prawidłowych, jak i stanach chorobowych. Wysiłek fizyczny zwiększa zapotrzebowanie mięśnia sercowego na tlen. U osób zdrowych pokrywa je zwiększony przepływ krwi przez naczynia wieńcowe. U chorych z niewydolnością wieńcową istnieje pewien krytyczny poziom obciążenia wysiłkiem, powyżej którego dalsze zapotrzebowanie na tlen nie może być pokryte, a w zapisie EKG pojawiają się cechy niedokrwienia mięśnia sercowego. Próbę wysiłkową wykonasz w Centrum Kardiologicznym filii 1 ETER-MED w Gdańsku przy ul. Jaskółczej 7/15.
CZEMU SŁUŻY PRÓBA WYSIŁKOWA
Próba wysiłkowa umożliwia ocenę wydolności fizycznej organizmu. EKG wysiłkowe polega na mobilizowaniu organizmu do zwiększonej pracy, przy jednoczesnym monitorowaniu zapisu EKG i kontroli ciśnienia tętniczego krwi. Badanie pozwala ocenić wydolność układu krążenia, jest pomocne w rozpoznawaniu i ocenie skuteczności leczenia choroby wieńcowej. Badanie wykorzystywane jest również do rehabilitacji chorych.
WSKAZANIA DO WYKONANIA BADANIA
• Diagnostyka bólów w klatce piersiowej,
• Diagnostyka zmian w elektrokardiogramie – ocenianych jako niespecyficzne,
• Ocena zaawansowania choroby niedokrwiennej serca,
• Kwalifikacja chorych do badań inwazyjnych (np. angiokardiografii),
• Kwalifikacja chorych do poszczególnych etapów rehabilitacji (np. po zawale serca) i ocena jej wyników,
• Diagnostyka zaburzeń rytmu serca,
• Ocena skuteczności leczenia chorób serca,
• Ocena wydolności fizycznej i czynności układu krążenia.
Badanie jest wykonywane na zlecenie lekarza kardiologa.
BADANIA POPRZEDZAJĄCE
Badany pacjent powinien być poddany wstępnej ocenie kardiologicznej przez wykonującego próbę wysiłkową lekarza. Należy przedstawić aktualny wynik EKG przed próbą wysiłkową.
SPOSÓB PRZYGOTOWANIA DO PRÓBY WYSIŁKOWEJ
Skóra na klatce piersiowej powinna być pozbawiona owłosienia. Bezpośrednio przed próbą wysiłkową badany nie powinien palić papierosów, spożywać posiłku, pić mocnej kawy czy herbaty. Dotychczas przyjmowane leki należy przyjąć lub odstawić zgodnie z zaleceniami lekarza kierującego na badanie.
OPIS BADANIA
Badanie wykonuje się na ergometrze rowerowym lub bieżni ruchomej. Na klatce piersiowej badanego, po przygotowaniu skóry (wygoleniu włosów i odtłuszczeniu alkoholem), nakleja się elektrody, które łączy się następnie odpowiednio oznakowanymi kablami z urządzeniem rejestrującym zapis EKG. Na ramię badanego zakładany jest mankiet do pomiaru ciśnienia. Próba wysiłkowa na ergometrze rowerowym polega na stopniowym zwiększaniu obciążenia przy utrzymaniu stałej prędkości pedałowania, co daje badanemu wrażenie jazdy ze stałą prędkością pod coraz większą górkę. Próba wysiłkowa na bieżni ruchomej polega na stopniowym zwiększaniu szybkości przesuwu taśmy i wzrostu kąta jej nachylenia, co odbierane jest przez badanego jako marsz coraz szybszym krokiem pod coraz większą górkę. Próbę wysiłkową przerywa się po osiągnięciu przewidywanej dla wieku częstości akcji serca, wystąpieniu dolegliwości lub pojawieniu się zmian w zapisie EKG, będących wskazaniem do przerwania badania.
Wynik badania przekazywany jest w formie opisu, niekiedy z dołączonymi wykresami (zapisem czynności elektrycznej serca w wybranym czasie).
Próba wysiłkowa trwa zwykle od kilku do kilkunastu minut
INFORMACJE, KTÓRE NALEŻY ZGŁOSIĆ WYKONUJĄCEMU BADANIE
Przed badaniem:
• Aktualnie przyjmowane leki,
• Przebyte choroby serca.
W czasie badania:
• Wszelkie nagłe dolegliwości (np. ból w klatce piersiowej, duszność).
JAK NALEŻY ZACHOWYWAĆ SIĘ PO BADANIU
Po badaniu wskazany jest kilkunastominutowy odpoczynek w poczekalni przed gabinetem. Z wynikiem badania należy zgłosić się do lekarza prowadzącego.
MOŻLIWE POWIKŁANIA PO BADANIU
W czasie wykonywania próby wysiłkowej badany może odczuwać ból zamostkowy, zawroty głowy, duszność. Objawy te zwykle szybko ustępują po zaprzestaniu wysiłku.
Badanie może być powtarzane wielokrotnie. Wykonywane jest u pacjentów w każdym wieku, a także u kobiet ciężarnych.
ECHOKARDIOGRAFICZNA PROBA SERCA Z ZASTOSOWANIEM DOBUTAMINY
Echograficzna próba z zastosowaniem dobutaminy jest najbardziej popularnym farmakologicznym testem obciążeniowym serca. Początkowo stosowano próbę z dobutaminą jedynie jako test diagnostyczny u chorych z podejrzeniem choroby niedokrwiennej serca, niezdolnych do wykonywania próby wysiłkowej. Podawanie leku o nazwie dobutatmina we wzrastającej dawce (na czym opiera się protokół próby) powoduje zwiększenie zużycia tlenu przez mięsień sercowy oraz prowokuje jego niedokrwienie z ujawnieniem odcinkowych zaburzeń kurczliwości w obrazie echograficznym. Jest to nadal główne zastosowanie tego badania, choć wskazania do niego uległy znacznemu poszerzeniu, np. wykonuje się je w celu ostatecznej kwalifikacji do koronarografii.
Ocenę kurczliwości lewej komory przeprowadza się z uwzględnieniem jej podziału na 16 segmentów. Za dodatni wynik testu przyjmuje się wystąpienie nowych zaburzeń kurczliwości mięśnia sercowego lub pogorszenie zaburzeń stwierdzanych w badaniu spoczynkowym.
Badanie to wykonywane jest przez doświadczonych kardiologów w Poradni Kardiologicznej filii ETER-MED przy ul. Jaskółczej 7/15 w Gdańsku
WSKAZANIA DO PRZEPROWADZENIA BADANIA
Wskazania diagnostyczne:
- podejrzenie choroby wieńcowej u osób nie mogących wykonać wysiłku fizycznego (inwalidztwo, choroby ogólnoustrojowe),
- podejrzenie choroby wieńcowej u osób z nieprawidłowym spoczynkowym EKG, uniemożliwiającym ocenę niedokrwienia mięśnia sercowego,
- weryfikacja ujemnego lub dodatniego wyniku testu wysiłkowego niezgodnego z obrazem klinicznym.
Wskazania prognostyczne:
- ocena żywotności mięśnia sercowego w grupie osób kwalifikowanych do zabiegu,
- ocena ryzyka powikłań sercowo-naczyniowych u chorych kwalifikowanych do rozległych operacji nie kardiochirurgicznych,
- kwalifikacja do zabiegu chorych ze zwężeniem lewego ujścia tętniczego i dużym upośledzeniem kurczliwości lewej komory,
- ocena rezerwy skurczowej u osób ze znacznym upośledzeniem kurczliwości lewej komory.
HOLTER EKG
Rutynowo wykonywany klasyczny zapis EKG pozwala na kilkuminutową rejestrację czynności elektrycznej serca (EKG), natomiast metoda Holtera EKG pozwala na wielogodzinną rejestrację EKG w warunkach nieskrępowanej całodobowej aktywności badanego. Rejestracja zapisu odbywać się może w dwóch systemach. System tradycyjny polega na zapisie sygnału na taśmie magnetycznej w rejestratorze noszonym przez badanego i analizie tego sygnału w stacjonarnym urządzeniu z szybkością 60-240 -krotnie większą od szybkości rejestracji. Drugi system opiera się na rejestracji sygnału w tzw. czasie rzeczywistym, gdzie urządzenie rejestrujące jest jednocześnie analizatorem zapisywanego sygnału. W zestawach holterowskich analizujących zapis w czasie rzeczywistym, rejestracji sygnału EKG dokonuje się na taśmie magnetycznej albo stosuje się rejestratory beztaśmowe, wykorzystujące pamięć elektroniczną.
Holter EKG wykonasz w Centrum Kardiologicznym filii 1 ETER-MED w Gdańsku przy ul. Jaskółczej 7/15.
CZEMU SŁUŻY HOLTER EKG
Badanie to służy ocenie czynności elektrycznej serca. Umożliwia rejestrację zaburzeń rytmu i przewodnictwa, ocenę pracy rozrusznika serca oraz nieprawidłowości w ukrwieniu mięśnia sercowego, dzięki zastosowaniu wielogodzinnej rejestracji zapisu EKG w warunkach normalnej aktywności badanego.
WSKAZANIA DO WYKONANIA HOLTERA EKG
• Diagnostyka zaburzeń rytmu,
• Ocena skuteczności leczenia antyarytmicznego,
• Ocena czynności sztucznego rozrusznika,
• Ocena niedokrwienia mięśnia sercowego.
Badanie jest wykonywane na zlecenie lekarza.
BADANIA POPRZEDZAJĄCE
Nie ma bezwzględnej konieczności wykonywania wcześniej innych badań. Zalecane jest czasami przedstawienie przed badaniem ostatniego wyniku EKG.
SPOSÓB PRZYGOTOWANIA DO BADANIA
Należy ogolić skórę na klatce piersiowej.
HOLTER EKG CIŚNIENIOWY
W wybranych sytuacjach znajduje zastosowanie metoda 24-godzinnego automatycznego pomiaru ciśnienia krwi, tzw. EKG Holter ciśnieniowe. Badanemu zakłada się wówczas na ramię mankiet, który łączy się ze specjalnym aparatem wielkości małego radia tranzystorowego, który przyczepiony jest do pasa. Przy pomocy tego aparatu pomiar ciśnienia dokonuje się automatycznie. W trakcie badania w określonych odstępach czasu, mankiet jest automatycznie wypełniany powietrzem na kilkadziesiąt sekund, a w tym czasie w aparacie są rejestrowane wartości ciśnienia tętniczego. Po 24 godzinach aparat i mankiet są zdejmowane, a zapis ciśnienia odczytywany jest komputerowo i zapisywany na papierze.
Holter ciśnieniowy dostępny jest w Centrum Kardiologicznym filii 1 ETER-MED w Gdańsku przy ul. Jaskółczej 7/15.
INFORMACJE, KTÓRE NALEŻY ZGŁOSIĆ WYKONUJĄCEMU BADANIE
Przed badaniem:
• Wyniki ewentualnego wcześniejszego pomiaru ciśnienia tętniczego,
• Odczuwane dolegliwości,
• Aktualnie przyjmowane leki.
W czasie badania:
• Ból kończyny w miejscu założenia mankietu do pomiaru ciśnienia (dłuższe utrzymywanie napompowanego mankietu oraz bardzo wolne wypuszczanie z niego powietrza może wywołać ból).
JAK NALEŻY ZACHOWYWAĆ SIĘ PO BADANIU
Wyniki pomiaru ciśnienia tętniczego badany powinien zapisać w prowadzonym przez siebie dzienniku. W przypadku 24-godzinnego badania ciśnienia tętniczego, należy po jego zakończeniu zgłosić się do lekarza prowadzącego.
ECHO SERCA (USG SERCA)
Echo serca, czyli badanie ultrasonograficzne serca jest obrazową metodą badania serca i naczyń krwionośnych za pomocą ultradźwięków.
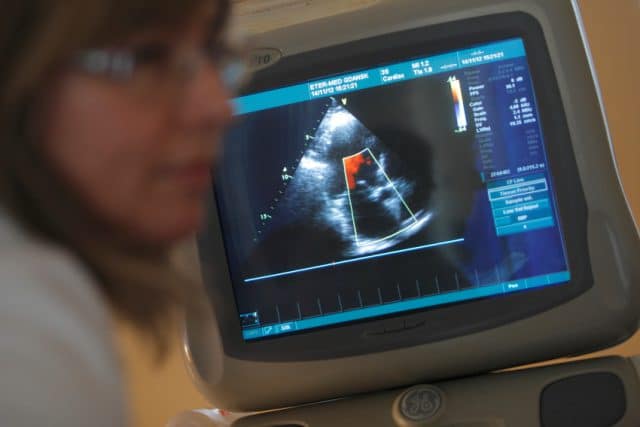
Na ekranie monitora uzyskuje się obraz (tzw.echo) powstający w wyniku odbicia od badanych struktur wewnątrz ciała fali ultradźwiękowej, wysyłanej z głowicy aparatu. Zwykle stosuje się ultradźwięki o częstotliwości od 1 do 10 MHz. Istnieje możliwość zarejestrowania obrazu w dowolnym momencie na papierze lub taśmie video. Echo serca wykonasz za pomocą bardzo nowoczesnego, w pełni cyfrowego aparatu firmy General Electric w Centrum Kardiologicznym filii 1 ETER-MED w Gdańsku przy ul. Jaskółczej 7/15.
Echo serca umożliwia w sposób nieinwazyjny ocenę struktur anatomicznych serca. Pozwala ocenić ruch mięśnia sercowego i zastawek wewnątrzsercowych, a także przepływ krwi w obrębie przedsionków i komór serca, dużych naczyń krwionośnych (takich jak: aorta, żyły główne, tętnica i żyły płucne) oraz naczyń wieńcowych. Informacje te uzyskuje się dzięki zastosowaniu różnych systemów echokardiograficznych (echokardiografia jednowymiarowa, echokardiografia dwuwymiarowa, echokardiografiadopplerowska).
Echokardiografia dwuwymiarowa (z angielskiego two dimensional 2D, bi-plane) umożliwia uzyskanie obrazu narządów w dwóch płaszczyznach. Stosowane powszechnie aparaty echokardiograficzne umożliwiają jednoczesną prezentację jedno i dwuwymiarową. Oceny obrazu dokonuje się zarówno w ruchu, jak i też po jego zatrzymaniu na monitorze, w dowolnie wybranej fazie cyklu pracy serca. Po zatrzymaniu obrazu można dokonać pomiaru na przykład grubości ścian serca czy wielkości poszczególnych jam serca. Systemy komputerowe zastosowane we współczesnych aparatach echokardiograficznych pozwalają również ocenić parametry takie jak: kurczliwość mięśnia sercowego czy objętość krwi wyrzucanej z lewej komory podczas skurczu.
Echokardiografia dopplerowska
Jest to metoda oparta jest na rejestracji przepływu krwi w jamach serca i naczyniach krwionośnych. Zmiany prędkości przepływu krwi zarejestrowane są w postaci tzw. spektrum dopplerowskiego. Powstały zapis poddaje się dalszej analizie matematycznej przy użyciu komputera, który stanowi integralną część echokardiografu. Uzyskane parametry umożliwiają między innymi ocenę przecieków wewnątrzsercowych we wrodzonych wadach serca, a także stopień zwężenia czy niedomykalności zastawek wewnątrzsercowych. Znacznym ułatwieniem wykonania badania jest obrazowanie w kolorach zmian prędkości przepływu krwi (tzw. echo ” kolor-Doppler”), co umożliwiają aparaty najnowszej generacji. Echokardiografia dopplerowska w połączeniu z jedno i dwuwymiarową echokardiografią pozwala na pełniejszą ocenę czynności serca. Większość używanych obecnie aparatów posiada możliwość jednoczesnego zastosowania powyższych systemów echokardiograficznych.
USG serca oraz USG metodą Dopllera wykonasz w Centrum Kardiologicznym filii 1 ETER-MED w Gdańsku przy ul. Jaskółczej 7/15.
WSKAZANIA DO WYKONANIA BADANIA
• Choroba niedokrwienna serca (choroba wieńcowa, zawał mięśnia sercowego). W niektórych przypadkach wykonuje się dodatkowo echektrokardiografię podczas próby wysiłkowej lub po podaniu środków farmakologicznych,
• Wady serca wrodzone i nabyte,
• Zapalenie mięśnia sercowego,
• Bakteryjne zapalenie wsierdzia,
• Choroby mięśnia sercowego (kardiomiopatie),
• Nadciśnienie tętnicze,
• Choroba zakrzepowo-zatorowa,
• Zaburzenia rytmu serca,
• Choroby osierdzia (np. płyn w jamie osierdzia, tamponada serca),
• Choroby naczyń (np. tętniak aorty),
• Choroby sercowo-płucne (nadciśnienie płucne, zatorowość płucna),
• Zaburzenia czynnościowe i anatomiczne serca płodu – echokardiografia płodowa,
• Inne (np. urazy serca, nowotwory serca).
Badanie jest wykonywane na zlecenie lekarza.
BADANIA POPRZEDZAJĄCE
Pacjent powinien być poddany wstępnej ocenie kardiologicznej.
SPOSÓB PRZYGOTOWANIA DO BADANIA
Nie ma specjalnych zaleceń.
OPIS BADANIA
Pacjent do badania układa się w pozycji na wznak lub na lewym boku z nieznacznie uniesioną górną połową ciała. Lekarz wykonujący badanie przykłada głowicę echokardiograficzną do ciała pacjenta w kilku określonych miejscach: koniuszek serca, lewa lub prawa okolica przymostkowa, dołek podsercowy i dołek jarzmowy oraz rzadziej okolica przykręgosłupowa, pod i nadobojczykowa. Dla uzyskania obrazu o lepszej jakości miejsca przyłożenia głowicy pokrywa się specjalną substancją, zwykle w postaci żelu. W wybranych przypadkach, aby dokładniej zobrazować struktury serca wykonuje się badanie przezprzełykowe. Specjalną sondę wprowadza się do przełyku pacjenta na głębokość odpowiadającą położeniu serca. Przed tym badaniem, w celu zniesienia odruchu wymiotnego, znieczula się gardło stosując środki znieczulające w aerozolu.
Wynik badania przekazywany jest w formie opisu z wartościami liczbowymi badanych parametrów, niekiedy z dołączonymi zdjęciami lub taśmą video.
Badanie trwa zwykle od kilkunastu do kilkudziesięciu minut.
INFORMACJE, KTÓRE NALEŻY ZGŁOSIĆ WYKONUJĄCEMU BADANIE
Przed badaniem:
• Aktualnie przyjmowane leki,
• Choroby przełyku (np. żylaki przełyku) – dotyczy badania przezprzełykowego.
W czasie badania:
• Wszelkie nagłe dolegliwości (np. ból, duszność).
SCYNTYGRAFIA SERCA I NACZYŃ
Badanie nazywane jest również: BADANIEM IZOTOPOWYM SERCA I NACZYŃ.
Do badań izotopowych serca i naczyń zalicza się:
• Scyntygrafię perfuzyjną mięśnia sercowego,
• Badanie pierwszego przejścia,
• Wentrikulografię izotopową (badanie bramkowe),
• Scyntygrafię ognisk zawału mięśnia sercowego,
• Arteriografię izotopową,
• Wenografię izotopową,
• Limfoscyntygrafię kończyn dolnych.
TEORETYCZNE I TECHNICZNE PODSTAWY BADANIA
Badania wykonuje się po wprowadzeniu do krwiobiegu niewielkich dawek izotopów promieniotwórczych (radioznaczników), głównie technetu-99m, połączonego z odpowiednimi nośnikami, rzadziej talu-201. Bada się przepływ znacznika przez serce i/lub naczynia (badanie pierwszego przejścia, arteriografia izotopowa, wenografia izotopowa, limfoscyntygrafia), gromadzenie się radioznacznika w mięśniu sercowym (scyntygrafia perfuzyjna serca), zachowanie się w jamie lewej komory serca krwi znakowanej radioznacznikiem (wentrikulografia izotopowa). Badanie wykonuje się przy pomocy urządzeń zwanych gammakamerami, sprzężonych z systemem komputerowym.
CZEMU SŁUŻY BADANIE
Badania służą ocenie czynności układu krwionośnego. Stanowią cenny łącznik między oceną kliniczną, elektrokardiograficzną i ultrasonograficzną, a badaniami inwazyjnymi, zwłaszcza w przygotowaniu do zabiegu operacyjnego na sercu lub naczyniach.
Scyntygrafia perfuzyjna mięśnia sercowego
Pozwala na nieinwazyjną ocenę ukrwienia mięśnia sercowego w czasie wysiłku i w stanie spoczynku. Badanie informuje o wielkości, lokalizacji i odwracalności ognisk niedokrwiennych mięśnia lewej komory serca, głównie w przygotowaniu do zabiegu operacyjnego lub zabiegu naprawczego naczyń wieńcowych (koronaroplastyki). W nietypowych zawałach mięśnia sercowego lokalizuje strefę niedokrwienia.
Badanie pierwszego przejścia
Ocenia czynność (frakcję wyrzutową) lewej i prawej komory serca oraz wielkość przecieku krwi między jamami serca w ubytkach przegrody międzyprzedsionkowej, międzykomorowej oraz w przetrwałym przewodzie tętniczym (tzw. przewodzie Botalla).
Badanie jest wykonywane głównie u dzieci kwalifikowanych do zabiegu operacyjnego (terapeutycznego).
Wentrikulografia izotopowa (badanie bramkowe)
Badanie to ocenia frakcję wyrzutową lewej komory (objętość krwi wyrzucanej z lewej komory serca w wyniku jej skurczu) jako całości, a także regionalne wahania frakcji wyrzutowej zależne od stopnia upośledzenia ruchomości ściany lewej komory serca, głównie u chorych po przebytym zawale serca.
Scyntygrafia ognisk zawału mięśnia sercowego
Badanie to lokalizuje miejsce oraz wielkość ognisk zawałowych na podstawie wychwytu w strefie martwicy radioznaczników fosforanowych.
Arteriografia izotopowa
Arteriografia izotopowa stosowana jest głównie w ocenie drożności przeszczepów naczyniowych metodą pierwszego przejścia lub znakowanych krwinek.
Wenografia izotopowa Badanie to ocenia drożność żył głębokich u chorych przygotowanych do operacji żylaków kończyn dolnych.
Limfoscyntygrafia kończyn dolnych
Badanie to stosowane jest w ocenie spływu chłonki z kończyn dolnych. Wykrywa miejsce upośledzenia odpływu limfatycznego.
WSKAZANIA DO WYKONANIA BADANIA
Scyntygrafia perfuzyjna mięśnia sercowego:
• Choroba wieńcowa, zwłaszcza w przygotowaniu do zabiegu pomostowania (by-passów) lub koronaroplastyki,
• Nietypowe formy zawału mięśnia sercowego,
• Elektrokardiograficzne i/lub biochemiczne trudności diagnostyczne zawału mięśnia sercowego (kolejny zawał, blok odnogi, zmiany w poziomie enzymów diagnostycznych z przyczyn pozakardiologicznych, np. w przewlekłym zapaleniu wątroby).
Badanie pierwszego przejścia:
• Ocena przecieków krwi między komorami/przedsionkami serca, zwłaszcza w kwalifikacji dzieci do zabiegów kardiochirurgicznych w ubytkach przegrody międzykomorowej i międzyprzedsionkowej lub przetrwałym przewodzie Botalla,
• Ocena frakcji wyrzutowej obu komór serca (objętość krwi wyrzucanej z lewej i prawej komory serca w wyniku ich skurczu).
Wentrikulografia izotopowa (badanie bramkowe): Pozawałowe zaburzenie ruchomości ściany lewej komory (akineza, hipokineza, dyskineza).
Scyntygrafia ognisk zawału mięśnia sercowego:
• Nietypowe postacie zawału mięśnia sercowego.
Arteriografia izotopowa:
• Ocena drożności przeszczepów naczyniowych w dużych tętnicach.
Wenografia izotopowa:
• Kwalifikacja do zabiegu operacyjnego żylaków kończyn dolnych.
Limfoscyntygrafia kończyn dolnych:
• Obrzęk limfatyczny kończyn dolnych.
Badania są wykonywane na zlecenie lekarza
BADANIA POPRZEDZAJĄCE
Nie ma bezwzględnej konieczności wykonywania wcześniej innych badań. Jeżeli wykonano badanie echokardiograficzne, jego opis bywa przydatny dla lekarza opisującego badanie scyntygraficzne.
SPOSÓB PRZYGOTOWANIA DO BADANIA
Pacjenci przed badaniem perfuzji mięśnia sercowego powinni być na czczo. Powinni również zabrać ze sobą śniadanie oraz 1/2 litra mleka.
Przy badaniu dzieci może zaistnieć konieczność znieczulenia ogólnego
OPIS BADANIA
Radioznacznik podaje się dożylnie (z wyjątkiem limfoscyntygrafii kończyn dolnych), najlepiej przez cewnik żylny (wenflon), w określonym czasie przed wykonaniem właściwych pomiarów scyntygraficznych. Pacjent nie musi być rozebrany do badania, powinien natomiast usunąć większe metalowe przedmioty (monety w kieszeniach, metalowe broszki, klamry pasków), mogące przysłaniać obraz.
Scyntygrafia perfuzyjna mięśnia sercowego
Pierwszego dnia wykonuje się próbę wysiłkową na cykloergometrze (rowerze) lub bieżni i w czasie największego wysiłku podaje się dożylnie izotop (technet-99m-MIBI). Drugiego dnia wykonuje się badanie w spoczynku, w pozycji leżącej. Wykonuje się rejestrację projekcji przedniej, lewoskośnej i bocznej. W ośrodkach medycznych dysponujących gammakamerą rotującą (SPECT) głowica aparatu wykonuje obrót wokół ciała pacjenta. W tym przypadku pacjent w czasie badania leży nieruchomo, a rejestrację różnych projekcji uzyskuje się poruszając głowicą aparatu. Czas pomiaru trwa 20-40 min., w zależności od typu aparatu.
Badanie pierwszego przejścia
W czasie badania pacjent leży. Rejestrację wykonuje się w projekcji lewoskośnej. Radioznacznik podaje się pod aparatem bezpośrednio przed wykonaniem pomiarów scyntygraficznych. Czas pomiarów wynosi około 2 min.
Scyntygrafia ognisk zawału mięśnia sercowego
W czasie badania pacjent leży. Rejestrację wykonuje się w projekcji przedniej, lewoskośnej i bocznej. Pacjent leży nieruchomo również w czasie rejestracji wyników. Radioznacznik podaje się 1 godzinę przed wykonaniem pomiarów scyntygraficznych. Czas pomiarów wynosi około 10 min.
Wentrikulografia izotopowa (badanie bramkowe)
W czasie badania pacjent leży. Rejestrację wykonuje się w projekcji przedniej. Radioznacznik podaje się pod aparatem bezpośrednio przed wykonaniem pomiarów scyntygraficznych. Czas pomiarów wynosi około 2 min.
Arteriografia izotopowa
W czasie badania pacjent leży. Rejestrację wykonuje się w projekcji przedniej bezpośrednio po podaniu izotopu (wariant pierwszego przejścia) lub około 1 godziny po podaniu izotopu (wariant znakowanych krwinek). Rejestracja wyników trwa ok. 1 min.
Wenografia izotopowa
W czasie badania pacjent stoi. Bezpośrednio przed wykonaniem pomiarów scyntygraficznych do żyły stopy pacjenta podaje się izotop. Rejestrację wykonuje się w projekcji przedniej. Wenografię rejestruje się dwa razy po około 20 min.
Limfoscyntygrafia kończyn dolnych
Badanie wykonuje się po podskórnym podaniu radioznacznika (monokoloidu znakowanego technetem-99m). Iniekcji dokonuje się w grzbiet stopy. Po iniekcji pacjent udaje się na dwugodzinny spacer celem umożliwienia właściwego spływu znacznika, po czym rejestruje się (po 1 i 2 godzinach) zdjęcia w projekcji przedniej. Limfoscyntygrafię rejestruje się dwa razy po około 20 min.
Wyniki badań są przekazywane w formie opisu, niekiedy z dołączonymi wydrukami, kliszami fotograficznymi (scyntygramami).
Czas trwania badań:
• Scyntygrafia perfuzyjna mięśnia sercowego trwa 2 dni.
• Badanie pierwszego przejścia trwa około 5 minut.
• Scyntygrafia ognisk zawału mięśnia sercowego trwa około 90 minut.
• Wentrikulografia izotopowa trwa około 30 minut.
• Arteriografia izotopowa trwa około 5 minut lub 60 minut.
• Wenografia izotopowa trwa około 60 minut.
• Limfoscyntygrafia kończyn dolnych trwa około 3 godzin
INFORMACJE, KTÓRE NALEŻY ZGŁOSIĆ WYKONUJĄCEMU BADANIE
Przed badaniem:
- Aktualnie przyjmowane leki,
- Skłonność do krwawień (skaza krwotoczna),
- Ciąża.
W czasie badania:
- Wszelkie nagłe dolegliwości (np. ból, duszność), zwłaszcza w czasie próby wysiłkowej poprzedzającej wysiłkowe badanie przepływu krwi (perfuzji) w mięśniu sercowym.
JAK NALEŻY ZACHOWYWAĆ SIĘ PO BADANIU
Zaraz po badaniu należy wypłukać z organizmu resztki izotopu poprzez wypicie 0,5-1 litra płynów obojętnych.
MOŻLIWE POWIKŁANIA PO BADANIU
Brak powikłań. Badanie może być powtarzane wielokrotnie. Wykonywane jest u chorych w każdym wieku.
Nie może być wykonywane u kobiet w ciąży i w okresie laktacji.
Należy unikać wykonywania badania u kobiet w II połowie cyklu miesięcznego, u których zaistniała możliwość zapłodnienia.
ANGIOKARDIOGRAFIA
Badanie nazywane jest również: KORONAROGRAFIĄ, WENTRYKULOGRAFIĄ i AORTOGRAFIĄ
TEORETYCZNE I TECHNICZNE PODSTAWY BADANIA
Angiokardiografia jest to obrazowa metoda badania jam serca (wentrykulografia), aorty (aortografia) i naczyń wieńcowych serca (koronarografia) z użyciem promieni rentgenowskich. Obraz jam serca i naczyń uzyskuje się poprzez podanie środka cieniującego (silnie pochłaniającego promieniowanie rentgenowskie) do jamy lewej komory serca, aorty i tętnicy wieńcowej.
CZEMU SŁUŻY BADANIE
Badanie to umożliwia w sposób inwazyjny ocenę budowy, kształtu jam serca i naczyń oraz rejestrację zmian patologicznych, pozwalając niejednokrotnie uściślić rozpoznanie i odpowiednio zakwalifikować chorego do dalszego leczenia. Szczególnie cenna jest możliwość określenia stopnia zaawansowania choroby niedokrwiennej serca na podstawie koronarografii, która pozwala ustalić stopień i miejsce zwężeń w obrębie miażdżycowo zmienionych naczyń wieńcowych. Niekiedy, angiokardiografia może poprzedzać wykonanie jednocześnie przezskórnej plastyki tętnicy wieńcowej (PTCA). Zabieg ten (decyzję o jego wykonaniu podejmuje się w czasie badania) polega na poszerzeniu zwężonej tętnicy wieńcowej za pomocą cienkiego cewnika zakończonego balonem, co w efekcie daje zwiększony dopływ krwi do mięśnia sercowego.
WSKAZANIA DO WYKONANIA BADANIA
• Wyjaśnienie przyczyny bólów w klatce piersiowej,
• Ocena stopnia zaawansowania choroby serca celem dalszej kwalifikacji do leczenia inwazyjnego kardiologicznego, kardiochirurgicznego lub zachowawczego,
• Ocena skuteczności leczenia np. po wykonanym zabiegu plastyki tętnicy wieńcowej (PTCA) lub przęsłowaniu tętnic wieńcowych (by-passów).
Badanie jest wykonywane na zlecenie lekarza w warunkach szpitalnych.
BADANIA POPRZEDZAJĄCE
Pacjent jest poddawany wstępnej ocenie kardiologicznej obejmującej badania: EKG, RTG klatki piersiowej i badanie echokardiograficzne. Zalecana jest wcześniejsza wizyta u stomatologa i wykonanie przeglądu uzębienia.
SPOSÓB PRZYGOTOWANIA DO BADANIA
Każdy pacjent musi osobiście podpisać zgodę na przeprowadzenie badania,, zapoznając się wcześniej z trybem badania i ewentualnymi następstwami. Badany powinien być w dniu wykonywania badania na czczo. Leki, które do tej pory przyjmował powinien normalnie zażyć. Wskazane jest wygolenie obu pachwin.
Badanie wykonuje się w znieczuleniu miejscowym. Wskazane jest również podanie środka uspokajającego. U dzieci badanie wykonuje się w znieczuleniu ogólnym
OPIS BADANIA
Angiokardiografia jest wykonywana w pracowni hemodynamicznej. Chory do badania układa się na specjalnym stole w pozycji na wznak, jest całkowicie rozebrany, przykryty prześcieradłem chirurgicznym. Miejsce nakłucia naczynia jest najpierw dezynfekowane, a następnie znieczulane miejscowo, podskórnym podaniem lignokainy. Najczęściej nakłuwa się tętnicę udową, rzadziej korzysta się z dojścia przez kończynę górną (np. nakłucie tętnicy łokciowej lub promieniowej).
Do naczynia wprowadza się specjalną koszulkę tętniczą (jest to specjalny rodzaj wenflonu z zastawką), umożliwiającą szybką wymianę cewników, którymi wykonuje się badanie. Cewniki przesuwane są przez naczynie do jam serca i wychodzących z nich dużych naczyń. Ruchy cewnika w naczyniach i jamach serca są kontrolowane na ekranie monitora (okresowo przez ciało badanego przepuszcza się wiązkę promieni rentgenowskich). Po wejściu końcem cewnika do ujścia tętnicy wieńcowej podawany jest środek cieniujący (kontrast), a obraz filmowany jest przez aparaturę rejestrującą. Po wymianie cewnika mierzone jest ciśnienie w lewej komorze serca i podawany jest kontrast do jamy lewej komory. W chwili podawania kontrastu badany może odczuwać uderzenie ciepła do głowy, rozchodzące się następnie po całym ciele i szybko przemijające. W trakcie podawania kontrastu do tętnic wieńcowych u chorego może wystąpić ból (lub jego nasilenie, jeśli występował przed badaniem) za mostkiem. Po badaniu usuwana jest koszulka naczyniowa i zakładany jest na miejsce wkłucia opatrunek uciskowy, który powinien pozostać przez kilka do kilkunastu godzin.
Wynik badania przekazywany jest w formie opisu, niekiedy z dołączonymi kliszami rentgenowskimi (zdjęciami lub filmem) lub taśmą video.
Badanie trwa zwykle kilkadziesiąt minut
INFORMACJE, KTÓRE NALEŻY ZGŁOSIĆ WYKONUJĄCEMU BADANIE
Przed badaniem:
• Ewentualne uczulenie na środki kontrastowe,
• Skłonność do krwawień (skaza krwotoczna),
• Aktualnie przyjmowane leki, zwłaszcza obniżające krzepliwość krwi,
• Ciąża.
W czasie badania:
• Wszelkie nagłe dolegliwości (np. ból w klatce piersiowej, duszność, uczucie ciepła).
JAK NALEŻY ZACHOWYWAĆ SIĘ PO BADANIU
Po badaniu pacjent na wózku odwożony jest na oddział szpitalny, gdzie przez co najmniej kilkanaście godzin powinien pozostawać w pozycji leżącej bez wykonywania większych ruchów ciałem. Zwykle dopiero następnego dnia po badaniu można wstać. W tym czasie zalecane jest przyjmowanie płynów z równoczesnym ograniczeniem przyjmowania posiłków.
MOŻLIWE POWIKŁANIA PO BADANIU
Najczęściej spotykanym powikłaniem jest drobny krwiak w miejscu wprowadzenia cewnika do naczynia. Możliwe jest wystąpienie odczynu alergicznego na środek cieniujący pod postacią zmian skórnych (wysypka, rumień, pokrzywka), czasami nudności i wymiotów, bólu głowy, dreszczy i spadku ciśnienia. Wszystkie te objawy są najczęściej przemijające i szybko ustępują po podaniu leków.
Jeśli jest taka potrzeba badanie może być okresowo powtarzane. Wykonywane jest u pacjentów w każdym wieku.
Nie może być wykonywane u kobiet w ciąży. Należy unikać wykonywania badania u kobiet w II połowie cyklu miesiączkowego, u których zaistniała możliwość zapłodnienia.
CEWNIKOWANIE SERCA
TEORETYCZNE I TECHNICZNE PODSTAWY BADANIA
Badanie to polega na przezskórnym nakłuciu żyły lub tętnicy i wprowadzeniu cewnika, który następnie jest przesuwany w świetle naczynia do jam serca i dużych naczyń, rejestrując w nich ciśnienie oraz wysycenie krwi tlenem.
CZEMU SŁUŻY BADANIE
Cewnikowanie serca umożliwia w sposób inwazyjny, bezpośredni pomiar ciśnienia panującego w różnych jamach serca i wychodzących z serca dużych naczyniach oraz określenie stopnia wysycenia krwi tlenem. Badanie to jeszcze do niedawna było bardzo cenną metodą diagnostyczną w rozpoznawaniu wad serca, a obecnie jest coraz częściej zastępowane przez nieinwazyjne badanie echokardiograficzne.
WSKAZANIA DO WYKONANIA BADANIA
• Wątpliwości diagnostyczne w przypadku niektórych wad wrodzonych serca,
• Określenie stopnia zaawansowania wady serca,
• Kwalifikacja do inwazyjnego zabiegu kardiologicznego, ewentualnie operacji kardiochirurgicznej.
Badanie jest wykonywane na zlecenie lekarza, najczęściej w warunkach szpitalnych
BADANIA POPRZEDZAJĄCE
Pacjent jest poddawany wstępnej ocenie kardiologicznej obejmującej badania: EKG,, RTG klatki piersiowej i badanie echokardiograficzne. Zalecana jest wcześniejsza wizyta u stomatologa i wykonanie przeglądu uzębienia.
SPOSÓB PRZYGOTOWANIA DO BADANIA
Wskazane jest wygolenie obu pachwin.
Badanie wykonuje się w znieczuleniu miejscowym. Wskazane jest również podanie środka uspokajającego. U dzieci badanie wykonuje się w znieczuleniu ogólnym
OPIS BADANIA
Cewnikowanie jest wykonywane w pracowni hemodynamicznej. Chory do badania układa się na specjalnym stole w pozycji na wznak, jest całkowicie rozebrany, przykryty prześcieradłem chirurgicznym. Miejsce nakłucia naczynia jest najpierw dezynfekowane, a następnie znieczulane miejscowo, podskórnym podaniem lignocainy. Najczęściej do cewnikowania serca nakłuwa się naczynia udowe, rzadziej korzysta się z dojścia przez kończynę górną (np. w dole łokciowym). W przypadku cewnikowania jam „lewego serca” nakłuwa się naczynia tętnicze, natomiast jam „prawego serca” naczynia żylne. Do naczynia wprowadza się specjalną koszulkę żylną lub tętniczą (jest to specjalny rodzaj wenflonu z zastawką), umożliwiającą szybką wymianę cewników, którymi wykonuje się badanie. Cewniki przesuwane są przez naczynie do jam serca i wychodzących z nich dużych naczyń, w których mierzy się ciśnienie i określa wysycenie krwi tlenem. Ruchy cewnika w naczyniach i jamach serca są kontrolowane na ekranie monitora (okresowo przez ciało badanego przepuszcza się wiązkę promieni rentgenowskich).
Czasami pod koniec badania podaje się środek cieniujący (kontrast) do jam serca. Moment ten odbierany jest najczęściej przez badanego jako uderzenie ciepła do głowy, rozchodzące się następnie po całym ciele. Po badaniu usuwana jest koszulka naczyniowa i zakładany jest na miejsce wkłucia opatrunek uciskowy, który powinien pozostać przez kilka do kilkunastu godzin.
Wynik badania przekazywany jest w formie opisu, niekiedy z dołączonymi kliszami rentgenowskimi (zdjęciami lub filmem) lub taśmą video.
Badanie trwa zwykle kilkadziesiąt minut.
INFORMACJE, KTÓRE NALEŻY ZGŁOSIĆ WYKONUJĄCEMU BADANIE
Przed badaniem:
• Ewentualne uczulenie na środki kontrastowe,
• Skłonność do krwawień (skaza krwotoczna),
• Aktualnie przyjmowane leki, zwłaszcza obniżające krzepliwość krwi,
• Ciąża.
W czasie badania:
• Wszelkie nagłe dolegliwości (np. ból w klatce piersiowej, duszność, uczucie ciepła).
JAK NALEŻY ZACHOWYWAĆ SIĘ PO BADANIU
Po badaniu pacjent na wózku odwożony jest na oddział szpitalny, gdzie przez co najmniej kilkanaście godzin powinien pozostawać w pozycji leżącej bez wykonywania większych ruchów ciałem. Zwykle dopiero następnego dnia po badaniu rano można wstać. W tym czasie zalecane jest przyjmowanie płynów z równoczesnym ograniczeniem przyjmowania posiłków.
MOŻLIWE POWIKŁANIA PO BADANIU
Najczęściej spotykanym powikłaniem jest drobny krwiak w miejscu wprowadzenia cewnika do naczynia. Możliwe jest wystąpienie odczynu alergicznego na środek cieniujący pod postacią zmian skórnych (wysypka, rumień, pokrzywka), czasami nudności i wymiotów, bólu głowy, dreszczy i spadku ciśnienia. Wszystkie te objawy są najczęściej przemijające i szybko ustępują po podaniu leków.
Jeśli jest taka potrzeba badanie może być okresowo powtarzane. Wykonywane jest u pacjentów w każdym wieku.
Nie może być wykonywane u kobiet w ciąży. Należy unikać wykonywania badania u kobiet w II połowie cyklu miesiączkowego, u których zaistniała możliwość zapłodnienia.
Kontrola i programowanie stymulatorów serca w Gdańsku dostępne są w Poradni Kardiologicznej ETER-MED
Badanie kontrolne powinno być wykonane po 2-4 tygodniach od implantacji, tj. po wypisie chorego ze szpitala, w celu wykrycia ewentualnych powikłań i niepowodzeń zabiegu. Obejmuje ono wywiad, badanie fizykalne (w tym miejsca implantacji), ocenę poprawności pracy układu stymulującego (EKG). Centrum Kardiologiczne filii 1 ETER-MED w Gdańsku przy ul. Jaskółczej 7/15 kontroluje i programuje prawie wszystkie dostępne w Europie stymulatory serca.
WCZESNE BADANIA KONTROLNE
Kolejne badanie kontrolne powinno być przeprowadzone po 2-3 miesiącach od wszczepienia stymulatora. Jest to okres stabilizacji, zarówno progu stymulacji, jak i sterowania spontanicznych potencjałów serca. Oprócz badania fizykalnego oraz badania EKG należy dokonać pomiaru progu stymulacji oraz sterowania i na podstawie uzyskanych wartości zaprogramować energię (amplitudę i szerokość) impulsu oraz czułość kanału przedsionkowego i/lub komorowego.
Oszczędne zaprogramowanie energii (najczęściej 200-300% wartości progu stymulacji) umożliwia wydłużenie czasu działania baterii rozrusznika, niekiedy o kilka lat powyżej przewidywanego przez wytwórcę średniego czasu pracy stymulatora. Właściwe zaś zaprogramowanie czułości (w granicach 1/2–2/3 bezwzględnych wartości progu sterowania) z jednej strony zapobiega tzw. niedoczułości (undersensing, failure to sense) i związanym z tym zaburzeniom sterowania, a z drugiej strony przeciwdziała wszelkim zjawiskom wywołanym tzw. przesterowaniem (oversensing). W układach komorowych (VVI) zjawisko T-wave oversensing wyraża się niewłaściwą interpretacją załamka T jako zespołu QRS, a w układach przedsionkowych lub dwujamowych far field
sensing, oznacza niewłaściwą interpretację załamka R jako kolejnego załamka P. W komorowych lub przedsionkowych systemach unipolarnych potencjały mięśniowe mogą czasowo hamować stymulację. W układach dwujamowych miopotencjały odczytane w kanale przedsionkowym powodują stymulację komór z maksymalną częstością przewodzoną (UTR).
ODLEGŁE BADANIA KONTROLNE
Chorzy ze stymulatorem typu AAI(R) implantowanym z powodu niewydolności węzła zatokowego lub upośledzonego chronotropizmu mogą być kontrolowani co 6 miesięcy.
Pacjenci z zespołem brady-tachykardii wymagają znacznie częstszych kontroli.
Chorzy ze stymulatorem dwujamowym (DDD//DDDR) implantowanym z powodu nabytych bądź wrodzonych bloków p-k mogą być kontrolowani co 6 miesięcy. Natomiast ten sam typ stymulatora wszczepiony z powodu zespołu brady-tachykardii, a także innych mniej typowych wskazań (jak zespół wazowagalny, zespół wydłużonego QT czy zespół nadwrażliwej zatoki tętnicy szyjnej) wymaga częstych badań kontrolnych.
Szczególnie częstych kontroli (co 2-3 miesiące, niekiedy nawet co miesiąc) wymagają chorzy z wszczepionym rozrusznikiem dwujamowym z powodu zespołu bradytachykardii, ze względu na występowanie u nich nadkomorowych zaburzeń rytmu serca, które stwarzają pewne trudności diagnostyczne (interpretacja EKG) i terapeutyczne.
Przeprowadzanie częstszych badań kontrolnych nakazuje stosowanie leków
antyarytmicznych (klasa Ia, Ic), modyfikujących próg stymulacji, sterowania i przewodzenie p-k, oraz konieczność oceny skuteczności odpowiednich programów antyarytmicznych rozruszników typu DDD.
W ostatnim roku przewidywanej trwałości baterii rozrusznika (zależnej również od uprzedniego obniżenia energii impulsu stymulującego) badania kontrolne powinny być częstsze, średnio co 2-3 miesiące.
Stan baterii stymulatora możemy ocenić zarówno bezpośrednio, na podstawie telemetrycznego odczytu z programatora, jak i pośrednio, na podstawie analizy częstości impulsów w zapisie EKG lub za pomocą oscylosynchroskopu. We wczesnym okresie wyczerpywania się baterii stymulatora następuje aktywacja tzw. wskaźnika planowej wymiany (elective replacement indicator) początkowo w postaci obniżenia częstości
testowej (magnetycznej), a następnie podstawowej częstości impulsów rozrusznika.
Symptomem znacznego wyczerpania baterii jest automatyczna zmiana trybu stymulacji z dwujamowej na jednojamową (np. z DDD na VDD lub VVI) albo z trybu „na żądanie” na rytm „sztywny” (np. z VVI na VOO). W większości stymulatorów od aktywacji i wyświetlenia wskaźnika ERI do całkowitego wyczerpania baterii (end of life, EOL; end of service, EOS) upływa 6-12 miesięcy. U osób bezwzględnie zależnych od rozrusznika
(chorzy z blokiem p-k IIIo bez rytmu kardiotopowego), z chwilą pojawienia się wyżej opisanych oznak wyczerpywania się baterii (elective replacement time, ERT), należy dokonać planowej jego wymiany. Natomiast u pozostałych chorych z zadowalającym rytmem zastępczym, w okresie pomiędzy ERT a EOL (EOS), należy częściej przeprowadzać badania kontrolne, np. co miesiąc i dokonać wymiany przed wyczerpaniem się baterii. Innym objawem przyspieszającym decyzję o ewentualnej wymianie stymulatora może być niespodziewana zmiana impedancji jego baterii.